Le lesioni muscolari
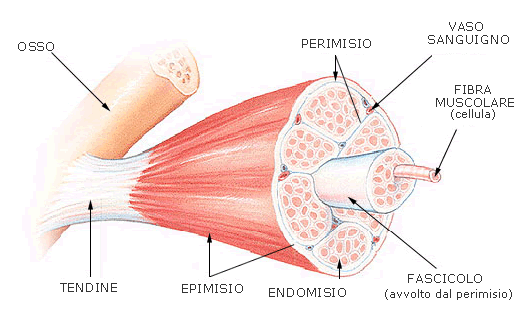
Da un punto di vista anatomico, il muscolo è costituito da miofibrille, organizzate in fascicoli e fasci che si aggregano per costituire il ventre muscolare. Una sottile membrana connettivale (perimisio) avvolge i fascicoli, dividendoli in fascicoli più piccoli tramite alcuni setti (endomisio), e una membrana più spessa avvolge l’intero muscolo (epimisio) con funzione di sostegno. A livello ultrastrutturale, il muscolo è composto da due tipi principali di fibrocellule:
- tipo I, chiamate fibre rosse perchè ricche di mioglobina (trasportatrice d’ossigeno a livello muscolare), o anche fibre lente o aerobiche;
- tipo II, chiamate bianche, o rapide o anaerobiche. Queste fibre a loro volta sono distinte in IIa, capaci di sviluppare forze elevate ma che si affaticano presto, e in IIb, capaci di sviluppare forze inferiori ma più resistenti alla fatica. I muscoli con larga prevalenza di fibre rapide sembrano avere una maggiore tendenza alle lesioni.
In base alla diversa dinamica del meccanismo lesivo, le lesioni muscolari possono essere di due tipi:
- Trauma diretto o contusioni quando il muscolo colpisce o è colpito da un agente esterno. Gli effetti del trauma sono maggiori e le conseguenze più serie se l’impatto avviene mentre il muscolo è in fase di contrazione, cosa che avviene facilmente in sport come il calcio o il rugby.
- Trauma indiretto, nelle quali il meccanismo patogenetico risiede in un improvvisazione ed eccessivo allungamento del muscolo, oppure in una troppo rapida contrazione dello stesso mentre era in fase di rilasciamento. La zona più colpita da lesioni di tipo indiretto è quella di passaggio tra le fibre del tendine e quelle del muscolo (giunzione mio-tendinea), che rappresenta un vero e proprio “locus minoris resistentiae” (il punto più debole). In questo tipo di lesioni, sono stati individuati numerosi fattori predisponenti, quali la carenza di allenamento, il sovrallenamento, una dieta inadeguata che comporti una ridotta concetrazione di glicogeno nel muscolo, uno squilibrio tra muscolo agonista ed antagonista, fattori ambientali come il freddo e l’umidità.
La rottura degli elementi contrattili si può avere in seguito ad una sollecitazione d’intensità sopra la norma anche in un muscolo sano o, per una sollecitazione più modesta, in un muscolo nel quale la resistenza e l’elasticità delle fibre siano diminuite. La rottura può interessare:
- Poche miofibrille (lesione di I grado, detta anche elongazione). In questo caso non provoca alcuna perdita di continuità dei fasci muscolari.
- Un certo numero di fibre muscolari (lesione di II grado, o stiramento), con evidente interruzione delle stesse.
- Gran parte del ventre muscolare (lesione di III grado, o strappo), che appare parzialmente o, nei casi estremi, completamente interrotto (rottura muscolare).
Nella lesione di I grado, l’atleta racconta di aver avvertito un dolore acuto (un indurimento, una fitta), di solito d’intensità non elevata e di breve durata. I segni obiettivi da rilevare sono l’arrossamento cutaneo (iperemia), una modesta tumefazione e la comparsa, a distanza di giorni, di un piccolo “livido” (ecchimosi declive) nella sede della lesione. Di particolare importanza ai fini della diagnosi sono, oltre il racconto della dinamica dell’incidente, la palpazione della zona muscolare e l’eventuale accentuazione del dolore con la contrazione muscolare. Per un giudizio preciso della gravità si può effettuare un esame ECO, nel caso in cui non vi è problema di costi e disponibilità, una RMN, che offre immagini ed informazioni più dettagliate e meno dipendenti dalla bravura dell’esaminatore. Il trattamento consiste nell’esecuzione di un benfaggio funzionale lievemente compressivo, applicazione locale di ghiaccio (20 min ogni ora nelle prime 24-36 ore), somministrazione di farmaci che diminuiscono il gonfiore e l’accumulo di liquido infiammatorio locale (edema). Dopo 5-7 giorni bisogna ricondizionare il muscolo interessato con cauti esercizi di stretching ed idrokinesiterapia.
Nelle lesioni di II grado, il danno anatomico è più consistente e si accompagna sempre ad uno stravaso di sangue nel tessuto muscolare (ematoma), dovuto alla rottura di capillari. Nella fase acuta, il dolore è più forte e di maggiore durata e si accentua sia con la contrazione attiva sia con lo stiramento passivo. Alla palpazione, una parte del ventre muscolare lesionato appare di consistenza più dura. L’ECO, eseguita almeno 24-48 ore dopo l’infortunio, è in grado di quantificare con sufficiente attendibilità la gravità della situazione e permette una previsione massima sui tempi di ripresa dell’attività sportiva. Il trattamento, nelle prime 48-72 ore, è costituito oltre che dal bendaggio e dall’applicazione di ghiaccio, dal riposo assoluto (se si tratta di una lesione dei muscoli dell’arto inferiore è meglio far deambulare il soggetto con le stampelle). Sono utili anche farmaci antinfiammatori non steroidei (FANS) e miorilassanti (per evitare la contrattura antalgica che di solito si instaura nel tessuto muscolare vicino a quello lesionato). In seguito, l’atleta dovrà sottoporsi a cicli di fisioterapia, seguiti ad esercizi di stretching ed idrokinesiterapia.
Nele lesioni di III grado, l’atleta riferisce un dolore vivo, improvviso, che descrive come “un qualcosa che si è rotto” o “una sassata sul muscolo”, seguito da una sensazione di calore interno e dalla completa impotenza funzionale. Alla palpazione è possibile apprezzare l’interruzione della continuità del muscolo, che si manifesta come una specie d’avvallamento tra due parti muscolari più retratte. L’ECO mostra con chiarezza la perdita della continuità strutturale del muscolo e la presenza di un ematoma, più o meno vasto. In questo tipo di lesione, è ormai d’obbligo la RMN, vista l’importanza di avere una descrizione precisa del danno anatomico e strutturale. Il trattamento si basa sempre sull’immobilizzazione immediata dell’arto interessato, mediante bendaggio compressivo e l’applicazione di ghiaccio. Se vi è un ematoma importante, si dovrà intraprendere una terapia a base di farmaci che facilitino il riassorbimento dello stesso (cosiddetti “eparinoidi”). Dopo le prime 72-96 ore, l’atleta dovrà essere sottoposto con cautela a cure fisioterapiche (elettromedicali), mentre sono da evitare in questa fase i massaggi. In seguito, passate almeno tre settimane dall’evento acuto, l’atleta potrà ricominciare progressivamente ad allenarsi. Il ritorno alla gara è consigliabile solo dopo che siano state portate a termine senza alcun problema almeno 3-5 sedute d’allenamento, comprensive di una simulazione della gara.
Le tendinopatie
Si tratta di patologie comuni nel mondo dello sport sia in atleti di alto livello che in quelli occasionali. Uno dei principali fattori responsabile di questa patologia è la continua ricerca del miglioramento della prestazione atletica. Tuttavia, il fatto che non tutti gli atleti soffrono di problemi ai tendini, suggerisce l’esistenza di altri fattori in grado di provocarne o favorirne lo sviluppo. Tra essi possiamo includere: uno squilibrio tra muscolo agonista e antagonista, alcune condizioni anatomiche particolari (su base costituzionale), la non corretta esecuzione del gesto atletico, l’equipaggiamento sportivo inadeguato e, infine, fattori esterni, come ad esempio il terreno di gioco. I tendini sono formati da tessuto connettivo poco o nulla vascolarizzato (specie nella loro parte centrale): ricevono il nutrimento necessario da piccoli vasi che scorrono nel paratenonio, nella parte muscolare della giunzione muscolo-tendinea e nei tessuti circostanti. Hanno il compito di collegare i muscoli alle ossa, consentendo loro di muovere le strutture scheletriche con un’azione di leva. A livello miscroscopico ed ultrastrutturale, sono costituiti da fibre collagene disposte in parallelo, separate da una sostanza amorfa intercellulare. Questa struttura permette ai tendini d’essere molto elastici, ma poco resistenti alla trazione e alle sollecitazioni ripetute nel tempo. Possono essere rivestiti da tessuto connettivo lasso (peritenonio) o da una vera e propria guaina sinoviale, che ha la funzione di consentire un migliore scorrimento del tendine stesso. Proprio per la loro azione di collegamento tra i muscoli scheletrici ed ossa, i tendini subiscono uno stress continuo. Durante ogni contrazione muscolare accumulano energia cinetica che solo in parte è dissipata. Col tempo, questo fenomeno provoca tanti piccoli traumi (microtraumi), finendo cosi per alterarne profondamente la struttura (tendinopatia).
Le tendinopatie sono state distinte in due grandi gruppi:
- Tendiniti (forme acute), caratterizzate da un’infiammazione acuta, che interessa la giunzione osteo-tendinea (tendinopatia inserzionale). Quando il processo infiammatorio interessa in modo specifico il peritenonio si parla di peritendinite, se invece interessa la guaina sinoviale (nel caso di tendini che ne sono provvisti) di tenosinovite ;
- Tendinosi (forme croniche), caratterizzate da un processo infiammatorio di lunga durata, accompagnato da degenerazione della struttura tendinea, che può predisporre alla sua rottura completa. Le rotture tendinee più frequenti sono quelle del tendine d’Achille e del capo lungo del bicipite brachiale.
La diagnosi di tendinopatia si basa in primo luogo sull’anamnesi. Il sintomo più importante è il dolore. All’inizio, è avvertito come un fastidio, che si presenta solo prima e/o dopo lo sforzo fisico. Successivamente, il dolore può divenire così intenso da impedire qualsiasi attività. Nel corso della visita, il medico deve palpare il tendine lungo tutto il suo decorso, in particolare la giunzione osteo-tendinea, alla ricerca delle zone più dolenti. Di seguito, si eseguono manovre “contro resistenza” in modo da attivare i gruppi muscolari, vicini al tendine per evocare il dolore ed identificare la regione interessata dall’infiammazione. Ai fini diagnostici è utile eseguire una RX, per escludere la presenza di calcificazioni, un ECO o una RMN, per distinguere la natura e la gravità della tendinopatia. Nelle forme croniche, si osserva un ispessimento del tendine (da fibrosi reattiva) con evidenti alterazioni del suo profilo. Nei casi lievi (fase iniziale), il trattamento si basa sulla prevenzione o correzione d’eventuali squilibri muscolari e su esercizi di stretching rivolti a migliorare l’estensibilità del complesso muscolo-tendineo. Inoltre, deve essere ridotto il sovraccarico, sia evitando esercizi che impegnino eccessivamente il distretto interessato, sia utilizzando bendaggi funzionali di scarico (taping o kinesiotaping) che consentano di effettuare egualmente i movimenti incriminati ma con minore trazione sul tendine. Al termine delle sedute d’allenamento, è utile applicare localmente ghiaccio. Nei casi di media gravità, vale a dire nei soggetti che lamentino già un dolore che compare poco dopo l’inizio dello sforzo, è consigliabile il riposo agonistico per alcuni giorni, fisioterapia (elettromedicali), insieme ad esercizi effettuati in acqua per mantenere un buon tono-trofismo muscolare. Nei casi più gravi, quando la patologia è ormai cronica e si associa ad un’evidente degenerazione del tendine (tendinosi), è obbligatorio il riposo agonistico assieme ad un protocollo riabilitativo basato su stretching e fisioterapia. Per decidere i tempi di recupero, è importante seguire l’andamento della malattia mediante esami ECO o RMN.
Le due tendinopatie più frequenti tra gli sportivi sono:
- La tendinopatia achillea
- La sindrome pubo-retto-adduttoria, più comunemente chiamata pubalgia
Nel tendine d’Achille, il più voluminoso e robusto del corpo umano, confluiscono i fasci del muscolo gastrocnemio (capo mediale e laterale) e del soleo (muscolo tricipite della sura). Le sue fibre hanno un decorso spirale e s’inseriscono sul calcagno. Si tratta di un tendine senza guaina sinoviale, avvolto dal paratenonio e circondato da alcuni cuscinetti connettivali (borse tendinee), la più importante delle quali si trova a livello della tuberosità calcaneare ed ha lo scopo di diminuire l’attrito tra il tendine e l’osso. Oltre al sovraccarico funzionale, gli altri fattori predisponenti sono:
- la scarsa microcircolazione del tendine;
- l’attrito che si crea tra angolo posteriore del calcagno e fibre tendinee durante la flessione dorsale del piede, responsabile in primo luogo di un’infiammazione della borsa (borsite) retrocalcaneare e successivamente del tendine;
- la presenza di uno sperone calcaneare dovuto al deposito di sali di calcio in questa zona, a seguito delle sollecitazioni microtraumatiche protratte nel tempo;
- difetti nell’appoggio plantare del piede (piede cavo e piede piatto);
- durezza ed irregolarità del terreno di gioco e/o calzature inadatte;
- una non corretta biomeccanica del passo o della corsa.
Una delle varie classificazioni della tendinopatia esistenti in letteratura è questa:
- paratendiniti, caratterizzate da un’infiammaziione cronica dei foglietti peritendinei;
- tendinopatie inserzionali, caratterizzate prevalentemente da alterazioni a carico della giunzione, generalmente dovute all’attrito tra tendine e calcagno;
- tendinosi, caratterizzate da marcati fenomeni degenerativi del corpo tendineo, che rappresentano il principale fattore responsabile della complicanza più temibile, la rottura sottocutanea.
Il sintomo cardine per la diagnosi è naturalemnte il dolore, che può cambiare, tuttavia, sede e caratteristiche secondo il tipo d’interessamento. Nelle peritendiniti, l’atleta riferisce, nelle fasi iniziali, un dolore lungo il corpo del tendine che compare solo sotto sforzo, ma col passare del tempo diviene più intenso, associandosi talvolta ad una rigidità del collo del piede tale da impedire lo svolgimento dell’attività sportiva. Nelle tendinopatie inserzionali, il dolore è localizzato sulla parte più distale del tendine e si accentua con la pressione sulla faccia posteriore del calcagno e/o con la dorsiflessione forzata del piede. Nelle tendinosi, il dolore può essere presente, quando è associata una peritendinite o vi sono calcificazioni, mentre può essere del tutto assente nelle forme “pure”. Quest’ultima evenienza è particolarmente delicata, perchè può portare ad una rottura sottocutanea del tendine, senza alcun sintomo premonitore. Di qualsiaisi forma si tratti, all’esame clinico, è importante notare se la cute sopra il tendine è rossa e calda, se vi sono piccoli noduli o eventuali tumefazioni (spie di un processo infiammatorio). Una RX è necessaria per scoprire eventuali calcificazioni, mentre l’esame ECO è fondamentale per precisare il tipo di tendinopatia, ed escludere la presenza di rottura parziale del tendine. Nella maggioranza dei casi, il trattamento è conservativo, e si fonda si alcuni rimedi, validi per tutte le forme:
- riposo agonistico, di durata variabile, a seconda dei casi da una due settimane;
- sedute di fisioterapia e terapia locale con FANS o cortisone;
- esercizi di stretching dell’intero complesso muscolo-tendineo;
- correzione di un cattivo appoggio del piede mediante appositi plantari.
Nelle forme gravi o resistenti alla terapia conservativa, si ricorre ad un intervento chirurgico, seguito da un periodo d’immobilità per 3-5 settimane ed un adeguato periodo di rieducazione.
La sindrome retto-adduttoria (pubalgia) è frequente tra i calciatori e gli schermidori. Si tratta di una patologia da sovraccarico funzionale che interessa l’inserzione tendinea distale dei muscoli addominali e/o quella prossiamale dei muscoli adduttori sul pube. Tale regione anatomica è il punto di confluenza di forze che tirano dall’alto, generalmente dai muscoli retti, obliqui e trasversi dell’addome, e dal basso, provenienti dai muscoli adduttori lunghi e brevi e dai muscoli gracili. In fase cronica l’infiammazione si estende dai tendini alle parti ossee e cartilaginee della sinfisi pubica, provocando danni anatomici ben documentabili agli esami radiografici. L’insorgenza della sindrome è facilitata da vari fattori, tra i quali, uno squilibrio anatomico del cingolo pelvico (ad esempio una posizione non fisiologica del bacino), e/o uno squilibrio funzionale tra i muscoli addominali e gli adduttori. La sintomatologia dolorosa inizia in maniera graduale: l’atleta avverte un fastidio a livello della regione pubica, solo dopo allenamenti intensi. Col passare del tempo, il fastidio diventa dolore e lo si avverte anche durante la normale vita quotidiana. Nell’ambito di questa patologia, possiamo distinguere una forma con dolore prevalentemente localizzato in regione sovrapubica (interessa i muscoli addominali), ed una forma nella quale il dolore è più in basso, inguinale (interessa i muscoli adduttori), e forme miste. La palpazione attenta di tutta la regione pubica, rievocando il dolore, permetterà di chiarire la zona interessata e se l’infiammazione riguarda uno solo o entrambi i lati della sinfisi. Esistono due test per distinguere ulteriormente la forma sovrapubica da quella sottopubica. Le indagini strumentali, RX, ECO, RMN, sono molto utili per confermare la diagnosi, valutare la gravità e soprattutto per seguire nel tempo l’evoluzione della patologia e svelarne le eventuali complicazioni. L’same ECO e la RMN sono utili per valutare la presenza dei segni tipici dell’infiammazione ed eventualmente della degenerazione muscolo-tendinea. L’esame RX mostra, nelle fasi più avanzate della malattia, i segni della sofferenza ossea e cartilaginea dell’osso del pube. Il trattamento in questo tipo di tendinopatia, è molto delicato. La terapia deve comprendere una prima fase volta a ridurre lo stato d’infiammazione, basato su:
- sospensione dei movimenti che sovraccaricano muscoli e tendini coinvolti (scattare, calciare, ecc.) e l’applicazione locale di ghiaccio;
- fisioterapia con elettromedicali;
- terapia farmacologica locale con FANS e cortisone;
- esercizi di stretching dei muscoli e dei tendini coinvolti.
Nella fase successiva, il trattamento deve essere finalizzato al ricondizionamento fisico e muscolare dell’atleta, e deve comprendere:
- cicli di potenziamento dei muscoli addominali e degli adduttori, senza carico e con basso numero di ripetizioni, poi con carico e aumentando le ripetizioni. Inizialmente, occorre eseguire solo esercizi isometrici d’intensità tale da non raggiungere la soglia del dolore, in seguito anche dinamici per coreggere gli squilibri muscolari;
- esercizi di stretching dei gruppi muscolari addominali e adduttori;
- lenta e graduale ripresa degli allenamenti, con reintroduzione progressiva dei gesti specifici dello sport praticato.
L’intervento chirurgico dovrà essere preso in considerazione se non si ottiene alcun miglioramento dopo almeno tre mesi di un trattamento conservativo ben condotto.
Condividi:
- Fai clic per condividere su Facebook (Si apre in una nuova finestra)
- Fai clic per condividere su WhatsApp (Si apre in una nuova finestra)
- Fai clic qui per condividere su Twitter (Si apre in una nuova finestra)
- Fai clic per inviare un link a un amico via e-mail (Si apre in una nuova finestra)
- Fai clic qui per stampare (Si apre in una nuova finestra)